高血圧の治療
1.高血圧の治療目標
5.主な降圧薬の種類

高血圧は心筋梗塞や脳卒中などの重大な病気につながる可能性があるため、早めの対応が重要です。ただし、薬物治療を始めるタイミングは血圧の数値だけでなく、患者さんの状況や意向も伺って決めていきます。高血圧の程度や合併症の状況を鑑みて、どのくらい余裕があるかによってご希望に沿えるかがかわります。
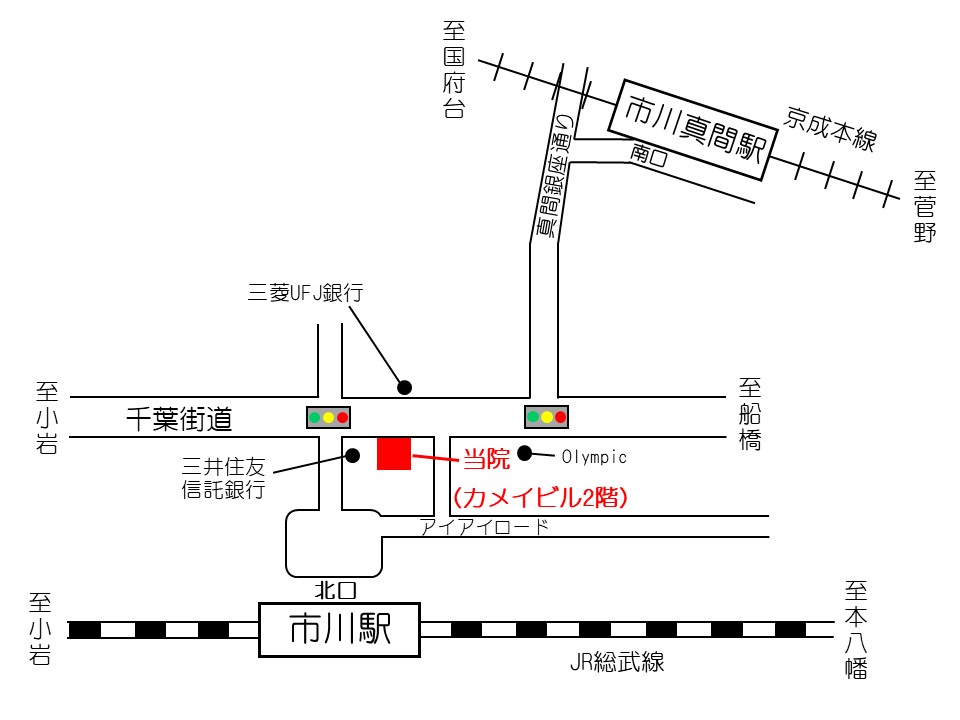
また、治療目標は個々の病状やリスクによって異なります。たとえば、日本高血圧学会の「高血圧治療ガイドライン2019(JSH2019)」では、下記の表のように年齢や合併症の有無に応じた治療目標が示されています(表はガイドラインより引用)。
表.年齢と合併症に応じた降圧目標
| 患者カテゴリー | 診察室血圧 (mmHg) |
家庭血圧 (mmHg) |
|---|---|---|
| 75歳未満の成人 *1 | ||
|
<130/80 | <125/75 |
| 75歳以上の高齢者 *3 | ||
|
<140/90 | <135/85 |
注釈:
*1: 未治療で診察室血圧130-139/80-89mmHgの場合は、低・中等リスク患者では生活習慣の修正を優先する。おおむね1カ月以上の生活習慣修正にて降圧しなければ、降圧薬治療の開始を含めて、最終的に130/80mmHg未満を目指す。すでに降圧薬治療中で130-139/80-89mmHgの低・中等リスク患者では生活習慣の修正と強化し、高リスク患者では降圧薬治療の強化を含めて、最終的に130/80mmHg未満を目指す。
*2: 蛋白尿では尿アルブミン≧30mg/gCrとする。
*3: 併存疾患などによって一般に降圧目標が130/80mmHg未満とされる場合、75歳以上でも忍容性があれば個別に判断して130/80mmHg未満を目指す。
重要な考慮事項:
降圧目標を達成する過程ならびに達成後も過降圧の危険性に注意する。過降圧は、到達血圧のレベルだけでなく、降圧幅や降圧速度、個人の病態によっても異なるので個別に判断する。
一般的に、75歳以上の高齢者の降圧目標は収縮期血圧140mmHg未満とされていますが、ここで重要なポイントがあります。JSH2019の表3-3にある注釈では、以下のように記載されています。
「併存疾患などによって一般に降圧目標が130/80mmHg未満とされる場合、75歳以上でも忍容性があれば個別に判断して130/80mmHg未満を目指す」
75歳以上の方であっても、糖尿病や腎臓病などの持病がある場合は、血圧の目標値を130/80mmHg未満にすることが勧められています。ただし、高齢者の場合、血圧を下げることでふらつきやめまいなどの症状が出ることもあります。このため、実際の治療目標は、患者さん個々の体調や症状により医師が判断することになります。
高血圧の治療は、まず原因に応じた対策を行います。たとえば、心臓の働きが低下していて体の中に塩分や水分がたまっている場合には、食生活や利尿薬でたまった塩分と水分を取り除くようにします。
→ 食生活の改善: 塩分を控えた食事にする
→ 利尿薬の使用: 体内にたまった塩分や水分を排出する
高血圧の原因については「高血圧の原因」をご参照ください。どの原因でも共通して言える治療は塩分を控えることです。塩分を減らすと血圧が下がりやすくなり、治療効果が高まります。

高血圧が進行していたり、生活習慣の改善だけでは血圧が十分に下がらない場合、一般には降圧薬が開始されます。減塩を徹底したり、減量したりすることで、血圧が下がることが知られています。ただ、中にはお仕事や家庭の事情で忙しく、十分に取り組めないことも少なくありません。また、原発性アルドステロン症や心不全など、背景に病気があると生活改善に加えて降圧薬が必要になる場合もあります。生活改善により中止できることもありますが、一度開始した降圧薬は継続せざるを得ないことが大半です。内服するかしないかに価値を置かず、よい体の状態を保つことが本来は重要という認識の方が、健康という観点ではより安全でしょう。
一般的によく用いられる降圧薬をご紹介します。この他にも降圧薬はありますので、こちらで全てではないとお考えください。
1) ARB(アンジオテンシン受容体拮抗薬)
血圧を上げるホルモン「アンジオテンシンII」の作用を直接ブロックする薬です。ACE阻害薬と似た効果があります。
例: テルミサルタン、オルメサルタン、ロサルタン、バルサルタン、カンデサルタン、イルベサルタン
2)ACE阻害薬(アンジオテンシン変換酵素阻害薬)
血管を収縮させる物質(アンジオテンシンII)の生成を抑える薬です。心臓や腎臓にも良い影響があります。
例: エナラプリル、リシノプリル、テモカプリル、ペリンドプリル、など
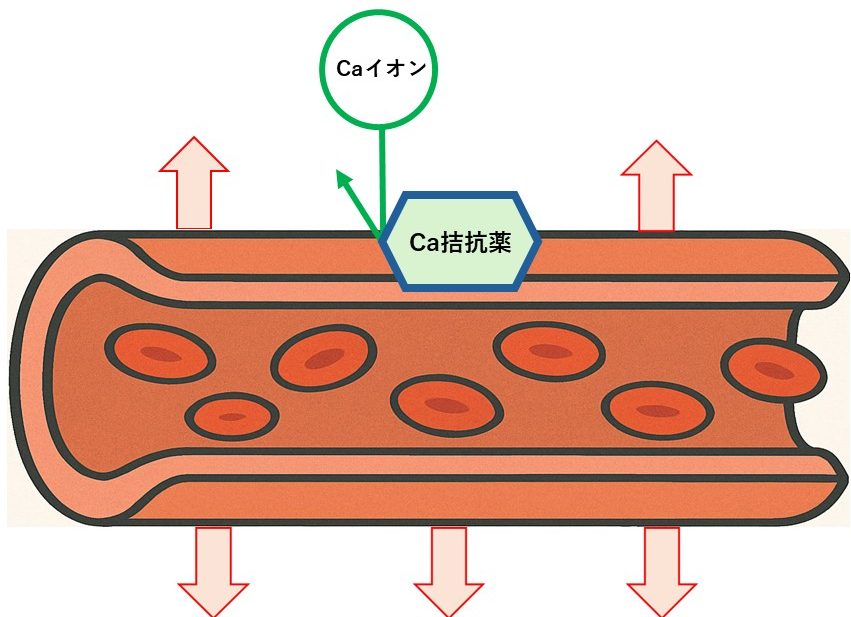
3)カルシウム拮抗薬
血管の収縮を抑え、血管をひろげることで血圧を下げます。
例: アムロジピン、ニフェジピン、ベニジピン、アゼルニジピン、シルニジピン、など
4)ARNI
アンジオテンシンII受容体拮抗薬(ARB)とネプリライシン阻害薬を組み合わせたものです。血圧を強力に下げる他、心臓や血管に対する負担を軽減する効果があります。
例: サクビトリルバルサルタン(エンレスト®)
5)利尿薬
体内の余分な塩分や水分を尿として排出し、血圧を下げる薬です。
例: ヒドロクロロチアジド、フロセミド、スピロノラクトン
6)β遮断薬
心臓の働きを穏やかにし、心拍数や血圧を下げる薬です。心臓病の予防にも役立ちます。
例: アテノロール、ビソプロロール、ロプラノロール

薬物療法として降圧薬を用いる際には、そのときの体の状態に応じて適した治療薬が選択されます。すなわち、最初はある降圧薬が適していたけれども、経過の中で別の降圧薬のほうがよりよいと判断されることもありますので、ご注意ください。自己判断で中止したりせず、定期的に医療機関を受診し、治療の効果や体調の変化を確認していくことが大切です。
【監修医】

本田 謙次郎(Kenjiro Honda)
市川駅前本田内科クリニック院長/医学博士
東京大学医学部附属病院腎臓・内分泌内科
総合内科専門医・腎臓専門医・透析専門医・厚生労働省認可 臨床研修指導医
略歴
2005 年 東京大学医学部卒、東京大学医学部附属病院・日赤医療センターで初期研修
2007 年 湘南鎌倉総合病院 腎臓内科
2009 年 東京大学大学院医学系研究科(内科学専攻)入学
2013 年 東京大学大学院医学系研究科(内科学専攻)卒業
2014 年 東京大学医学部附属病院 腎臓・内分泌内科 助教
2020 年 市川駅前本田内科クリニック開院・院長就任
その他 宮内庁非常勤侍医、企業産業医等(日本銀行・明治安田生命・日鉄住金建材 ほか)歴任
最新の医学知識をわかりやすく発信し、地域の“かかりつけ医”として健康を支えます。
本記事は一般情報です。診断・治療は必ず医師の診察をお受けください。