慢性腎臓病の食事療法
慢性腎臓病では、食事療法が治療の基本となります。現状の腎機能によって、食事療法の基準が変わるので、ご注意ください。

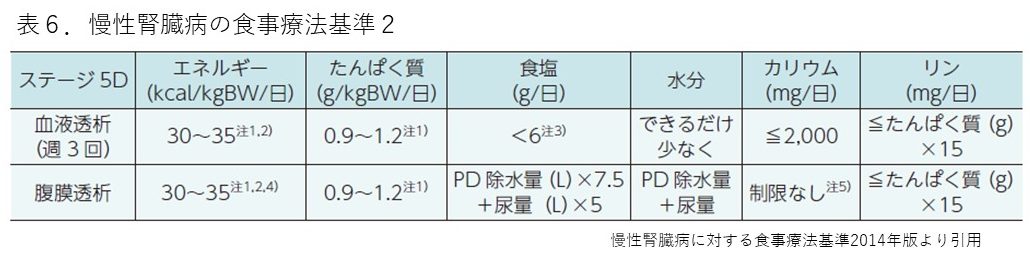
表5・6は、慢性腎臓病に対する食事療法基準を示しています。慢性腎臓病では、eGFRが低下するとGステージが進んでいきます。これに伴って、つまり腎機能が悪化するにつれて蛋白(たんぱく)質の制限やカリウムの制限が推奨されるようになります。一方、塩分制限に関してはステージに関係なく実施することが望ましいとされます。糖尿病や肥満がある場合には、これに加えてカロリー制限も加わることがあります。また、カリウム制限を含めて個別の状況によって異なることもございますので、詳細は医療機関でご相談ください。
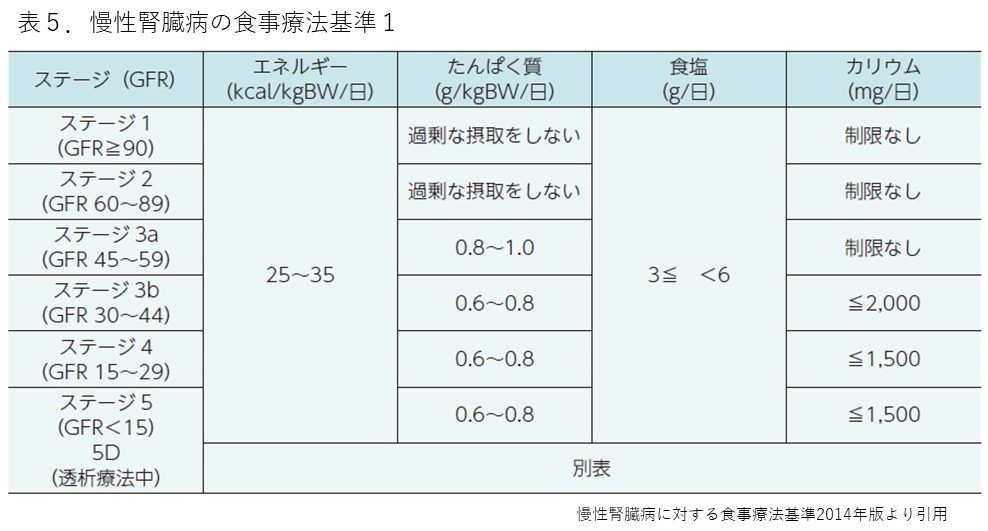
血液透析や腹膜透析といった透析治療を受けておられる場合には、蛋白制限は不要となります。ほぼ連日行う腹膜透析の場合はカリウム制限も不要となり、飲水制限も緩和されます。血液透析における飲水制限は、尿量が一日当たりどの程度あるかにもよりますので、主治医の先生とご相談ください。
腎機能が落ちてくると、たんぱく質の制限が徐々に始まります。たんぱく制限の計算方法をご紹介します。
1)標準体重を計算する
BMI(Body Mass Index)はボディマス指数といい、肥満度の指標になるものです。BMI = 体重kg ÷ (身長m)2 として計算します。日本肥満学会ではBMIが22を標準体重(理想体重)とし、25以上を肥満、18.5未満を低体重としています。
まずは身長からBMIが22となる標準体重を計算します。
標準体重 = 身長(m)² × 22
2)目標となるたんぱく質摂取量
標準体重を用いて、上記の表から目標となる1日あたりたんぱく質の摂取目安を計算します。
1日の目標たんぱく質量 = 標準体重 × 表の g/kg
例えば、身長が約160cm、eGFR 38mL/min/1.73m2の場合のたんぱく質の摂取量目安です。
① 身長160 cm(1.60 m)→ 標準体重 = 1.6²×22 ≒ 56 kg
② ステージ G3b (0.6~0.8 g/kg) → 56×0.6~0.8 ≒ 33–45 g/日
つまり、ざっくり言うと、1日40gのたんぱく制限食が目安となります。
下記に食材別のたんぱく質の量をお示しします。肉類や魚類はたんぱく質が多い一方で、野菜類はたんぱく質が少ないことが特徴です。野菜はカリウムが多く、腎臓病になるとカリウムが上がりやすくなるため、下茹でしてゆで汁を捨てるなどの対応がよいでしょう。
表.主な食品のたんぱく質の量
| 食品(一般量) | たんぱく質 | ポイント |
| 白米 150 g | 3.8 g | 低たんぱく米150 gなら 0.06 g |
| 食パン 1枚〈6枚切60 g〉 | 5.3 g | バターでエネルギー追加 |
| 鶏むね肉(皮なしゆで100 g) | 27.8 g | 少量でも高たんぱく |
| 卵 Mサイズ 1個 | 6.0 g | たんぱく質が凝縮 |
| 木綿豆腐 ½丁〈150 g〉 | 10.5 g | 汁を捨ててカリウムを減らす |
| 牛乳 200 mL | 6.8 g | リンが多いので毎日の摂取に注意 |
| 鮭 切り身 80 g | 18 g | EPA・DHAも豊富 |
| さば 切り身 80 g | 16.5 g | 脂質も多くエネルギー源によい |
| にんじん 100 g(生) | 0.6 g | β-カロテン豊富・低たんぱく |
ご高齢の方や調理に慣れておられない方は、献立やレシピに迷われることがあるかもしれません。腎臓病食・糖尿病食の宅配サービスもございますので、各メーカーのサイトをご参考になさってください。

「低たんぱく主食+少量の魚または肉+たっぷり野菜」を基本とし、油(オリーブ油・ごま油など)やでんぷん製品でエネルギーを確保すると、バランスのよいレシピとなるでしょう。
表.腎臓病食の料理を作るコツ
| 目的 | 調理の工夫例 |
| たんぱく質を減らす | 主食を低たんぱく米やパンに切替、肉や魚は「量を減らし厚みを出す切り方」、卵はMサイズ |
| エネルギーを保つ | 油(オリーブ・えごま・ごま油)、砂糖、じゃがいも等の「エネルギー源」をプラス |
| 塩分を抑える | レモン・酢・香味野菜・香辛料を活用、減塩しょうゆを使用(ただしカリウムに注意) |
| カリウムを抑える | 野菜は細かく切って下ゆで→ゆで汁を捨てる、缶詰は汁を捨てる |
目安となる水分の量もその時の腎機能や症状によっても異なります。以前はなるべく水分を摂るように言われていたのに、ある時期から水分摂取を控えめにするように言われるようになった、ということも少なくありません。腎機能が悪化すると体に水がたまりやすくなることがあるためですが、腎臓病の原因によっても異なるなど、個人差が大きいところです。また、心臓が悪い方、特に心不全の方では、腎臓がそこまで悪くなくても水分制限が必要であることが多々あります。水分摂取量については、ご自身でご判断されるのではなく、医療機関でご相談いただくのがよいでしょう。
【監修医】

本田 謙次郎(Kenjiro Honda)
市川駅前本田内科クリニック院長/医学博士
東京大学医学部附属病院腎臓・内分泌内科
総合内科専門医・腎臓専門医・透析専門医・厚生労働省認可 臨床研修指導医
略歴
2005 年 東京大学医学部卒、東京大学医学部附属病院・日赤医療センターで初期研修
2007 年 湘南鎌倉総合病院 腎臓内科
2009 年 東京大学大学院医学系研究科(内科学専攻)入学
2013 年 東京大学大学院医学系研究科(内科学専攻)卒業
2014 年 東京大学医学部附属病院 腎臓・内分泌内科 助教
2020 年 市川駅前本田内科クリニック開院・院長就任
その他 宮内庁非常勤侍医、企業産業医等(日本銀行・明治安田生命・日鉄住金建材 ほか)歴任
最新の医学知識をわかりやすく発信し、地域の“かかりつけ医”として健康を支えます。
本記事は一般情報です。診断・治療は必ず医師の診察をお受けください。